
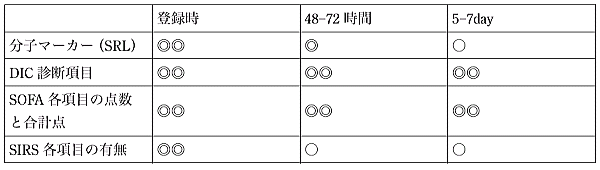
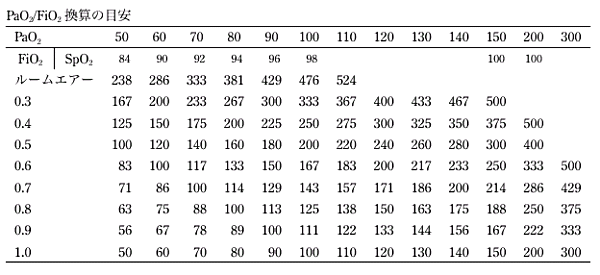
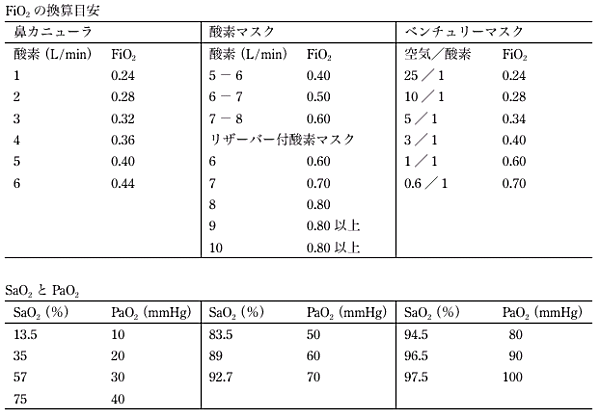
| 部会長: | 田村利尚 |
| 副部会長: | 関 義信 窓岩清治 |
| 顧問: | 内山俊正 和田英夫 |
| 部会員: | 朝倉英策 池添隆之 石倉宏恭 伊藤隆史 内場光浩 岡本好司 小田智昭 川﨑 薫 國枝尚子 小網博之 河野徳明 久志本成樹 古賀 震 西尾健治 早川峰司 松本剛史 真弓俊彦 南口仁志 山川一馬 山田真也 和田剛志 |
a) 第18回SSCシンポジウム
DIC部会では昨年に引き続き各領域基礎疾患別のDIC診療ガイドライン作成を試みてきた。立案したのは6年以上、「科学的根拠に基づいた感染症に伴うDIC治療のエキスパートコンセンサス」の発表から15年経過しており臨床サイドからの要望も十分であった。これを受け、基礎疾患を「造血器腫瘍、固形がん、敗血症、外傷・熱傷、急性膵炎・急性肝不全、血管異常、産科、その他の基礎疾患」に分け作業を進めた。
DIC診療ガイドラインは、造血器腫瘍、固形がん、敗血症、外傷・熱傷、急性膵炎・急性肝不全、血管異常、産科、その他の基礎疾患別に今現在存在するエビデンスを総集し、臨床現場で役に立つ指針を提供することを目的とした。作成委員の主所属と人数は、血液腫瘍科5名、輸血部2名、検査部2名、救命救急8名、外科2名、総合診療2名、産科1名、基礎1名であった。2022年6月から計11回の会議を重ねMinds診療ガイドライン作成マニュアルや診療ガイドラインのためのGRADEシステムに則り、clinical question (CQ)、basic question (BQ)、future research question (FRQ)を選定し原稿を作成した。2024年1-2月でエビデンスレベルと推奨度に対する投票を完了した。ガイドラインにおける各基礎疾患作業班の原稿も完成しており、本稿執筆時(2024年4月)現在は、学会内部承認および外部評価待ちの状態である。発行後は、幅広い臨床の現場で、研修医からベテランまで幅広い医療スタッフからの有効利用が期待される。各演題の報告は既報でありそちらを参照。
b) ガイドライン・診断基準・共同研究などの成果
DIC診療ガイドライン2024(仮称)は理事会と部会外部査読を終了し、現在パブリックコメント募集準備中。
c) その他の活動
急性期DIC研究の再活性化を推進するための委員会主催の第一回セミナーが2023年11月に軽井沢にて合宿形式で行われた。またビッグデータを利用した各種研究を進めているが、第46回総会で委員会企画発表の機会を得、セミナーと研究業績の紹介が発表された。
1) DIC診療ガイドライン2024年の発表(血栓止血誌)。
2) 急性期DIC研究の再活性化を推進するための委員会主催の第二回セミナー開催。
3) さらなる各種研究の継続。
4) DICレジストリーに関する要望が出てきた。その詳細な運用方法の模索をする。
a) 第17回SSCシンポジウム
先の第17回SSCシンポジウム報告でも述べたが、本部会では「DIC診療ガイドライン(仮)の構想と進捗状況」と題して、少ないエビデンスしかない領域が多いなかで如何に科学的根拠に則ったよりよい診療ができるかを最重要課題としてガイドライン作業を進めてきた。
【各演題の報告】1.造血器腫瘍班から河野が、2.固形がん班から関が、3.感染症(敗血症)班から山川が、4.外傷班からは早川が、5.急性膵炎・急性肝不全班からは石倉が、6.血管異常班からは山田が、7.産科班からは川﨑が、8.他の基礎疾患班からは内場がそれぞれ現在までのガイドライン作成作業の進捗状況を報告した。すなわち各班でSCOPE, クリニカルクエスチョンの設定, システマティックレビューの課程等を発表した。班により多少の前後は認めるものの、大方クリニカルクエスチョンの決定とシステマティックレビューは終了しており2022年度に入ってからのガイドライン作成作業の加速が実感された。
【まとめ】DICの基礎疾患領域によってはエビデンスとなる資料が非常に少なく、疾患によっては凝固異常にDICの定義が適用されない分野も存在した。今後いかにエキスパートコンセンサス的な説明と併せて真に臨床現場で役に立つ診療ガイドライン、すなわちエビデンスのない分野での診療、特定のRCTの限界を踏まえた上での解釈、分かっていることと分かっていないことに関する明確な自覚を持った診療を促すこと、などができるようなガイドラインの仕上げ作業が期待される。
b) ガイドライン・診断基準・共同研究などの成果
ガイドライン:前述。
診断基準:活動なし。
共同研究:「造血器腫瘍のメタアナリシスによる治療の有効性」研究が進行中で論文は投稿中である。
c) その他の活動
当部会副部会長の山川先生を中心とし、「急性期DIC研究の再活性化を推進するための委員会」が当部会とは組織上別委員会であるが関連性が深いので連携を密にして活動している。
1) 年度内に「DIC診療ガイドライン(仮)」を発表できる段階に持って行きたい。
2) 若手部会員の発掘。
3) 「急性期DIC研究の再活性化を推進するための委員会」への協力。
a) 第16回SSCシンポジウム
「各領域の DIC で分かっていること・未だ分かっていないこと」
座長:関 義信(新潟大学地域医療教育センター 血液内科)
山川一馬(大阪医科薬科大学 救急医学)
1. 造血幹細胞移植後の内皮障害マーカーと核内蛋白の推移について
原田佳代1)、佐藤佑紀1)、福地恒一郎1)、柳沼真維1)、遠藤麻美子1)、深津真彦1)、高橋裕志1)、 木村 哲1)、山田晋吾2)、池添隆之1)
(1)福島県立医科大学 血液内科、2)シノテスト(株)R & D センター免疫・遺伝子ユニット)
2. 固形がんによる DIC -分かっていること・未だ分かっていないこと-
鈴木隆晴1)、関 義信1,2)
(1)新潟大学大学院医歯学総合研究科 血液・内分泌・代謝学分野、2)新潟大学魚沼地域医療教育センター 血液内科)
3. 大動脈瘤・血管奇形に合併した DIC の病態と治療
山田真也、朝倉英策 (金沢大学附属病院 血液内科)
4. DPC データから見た日本における DIC のエビデンス
田村利尚1)、沢津橋佑典1)、大場拓哉1)、平田敬治1)、岡本好司1,2)
(1)産業医科大学 消化器・内分泌外科、2)北九州市立八幡病院 外科)
5. 敗血症性 DIC に対する集学的治療を考える
望月勝徳(信州大学医学部附属病院 高度救命救急センター)
6. Thromboplasminflammation として捉える COVID-19 凝固異常症
和田剛志(北海道大学大学院 医学研究院侵襲制御医学講座 救急医学教室)
7. 敗血症性 DIC のこれまでとこれから
梅村 穣(大阪急性期・総合医療センター 救急診療科)
b) ガイドライン・診断基準・共同研究などの成果
1) 各基礎疾患別のDIC診療ガイドライン(仮称)の作製を本格的に始動した。大項目はSSCで取り上げた、各分野+αを中心に作製することにした。
2) DICの血清DAMPsレベルが予後に及ぼす影響の解析を多施設前向き共同研究で行った。
H Mori, Y Kataoka, K Harada Shirado, N Kawano, M Hayakawa, Y Seki,
T Uchiyama, K Yamakawa, H Ishikura, Y Irie, K Nishio, N Yada, K Okamoto, S Yamada and T Ikezoe. Prognostic value of serum high mobility group box 1 protein and histone H3 levels in patients with disseminated intravascular coagulation: a multicenter prospective cohort study. Thromb J 2022 Jun 13; 20(1): 33. doi: 10.1186/s12959-022-00390-2.
c) その他の活動
救急・集中治療領域における急性期DIC研究の再活性化を推進するための委員会発足
1) ガイドライン作製活動の継続・推進
2) 造血器DICに関するDPCデータベースからの研究
3) 救急・集中治療領域における急性期DIC研究の再活性化を推進するための委員会活動の発展
a) 第15回SSCシンポジウム
SSCシンポジウムは部会長 池添隆之の司会の元、「DICの新たな病態解明に向けて」のテーマで以下の6演題の発表がなされた。
梅村穣 大阪急性期・総合医療センター
『COVID-19における凝固線溶異常の病態:単施設後ろ向き観察研究』
森博隆 福島医大血液内科
『COVID-19の凝固異常に対する抗凝固療法:Scoping Review 2020』
中村謙介 日立総合病院
『DICはPIICS進展の独立した危険因子となる:単施設後ろ向き観察研究』
原田佳代 福島医大血液内科
『造血幹細胞移植後の血液凝固異常と核内タンパクの関連』
和田英夫(三重県立総合医療センター)
『後天性の著明アンチトロンビン低下は、線溶抑制を伴い、DICの予後を著しく悪くする。―リコモジュリン市販後調査成績の解析―』
菅 幸生(金沢大学医薬保健研究域薬学系)、朝倉英策(金沢大学附属病院 高
密度無菌治療部)
『ラットDICモデルを用いた研究のピットフォール -DIC誘発物質による病態の違い-』
b) 共同研究報告
2017年に本学会から「DIC診断基準2017年版」が発表された。DIC部会ではこの新基準の有効性を評価する目的で、DIC部会員の施設を受診したDIC疑いの患者を登録してその血液凝固検査値と臨床アウトカムを前方視的に評価することとした。
2017年11月から2020年3月までに合計200例を登録し2020年の年次総会で中間解析結果を報告した。
1.「様々な基礎疾患に合併するDIC患者における凝固線溶マーカーの動態研究」を最終集計し、解析結果を2022年に開催予定の第44回日本血栓止血学会学術集会で発表予定とする。
2.「DICの診療ガイドライン(仮称)」に関しては、構想・役割分担等はすんでいるが、2年近く活動が頓挫している。これをなんとか再開し、ガイドラインの作成にこぎ着けたい。
3. 救急領域のDICレジストレーションはかなり大規模になされているが、造血器腫瘍領域のDICレジストレーションは構想もない。様々な病態の理解、治療成績の改善のために造血器腫瘍領域のDICレジストレーションの可否を検討したい。
a) SSCシンポジウムの準備内容
「DICの新たな病態の解明に迫る」のタイトルのもと、以下の8演題が発表予定された。
1.宮崎県立宮崎病院内科の河野徳明先生は、トロンボモデュリン アルファ(TM-α)の製造販売後調査の合計2795例のDIC症例(感染症:1990例,造血器悪性腫瘍:805例)において, TM-αによりDIC治療された患者の背景と転帰をサブグループ解析により後方視的に解析した。その結果 Sequential organ failure assessment (SOFA)スコアが高いと患者の転帰が悪化することが明らかになったとのことである。
2.福島県立医科大学血液内科の原田佳代先生は、造血器腫瘍に合併したDIC患者で、抗がん剤治療前に採血を行いHMGB1やヒストンといった核内蛋白質の血清濃度を測定した。その結果、DICスコアとこれら蛋白濃度が相関すことから、白血病細胞の核内から漏れ出てくるこれら蛋白が、DICの発症や進行に関与しているのではないかと結論付けた。
3.新潟大学医歯学総合病院魚沼地域医療教育センター血液内科の関義信先生もTM-αの製造販売後調査の症例を対象とした後方視的研究結果を行った。対象はDICの基礎疾患が造血器腫瘍であり、TM-α初回投与の1032例である。主要評価項目はFAB分類等の詳細分類別のDIC離脱率、副次評価項目はDIC改善率、投与開始後28日転帰、基礎疾患改善率、出血症状の消失率・改善率・非悪化率、詳細分類別の凝固線溶マーカーおよびDICスコアの推移である。今回の網羅的な検討で、M3, M2, M4, M1, M5, L2がDICの頻度が高く、M3, M7, CML-BCのDICが治療前の出血症状が多いことが判明した。
4.大阪急性期・総合医療センター救急診療科の村尾修平先生はWeb scrapingによりMEDLINEから情報を抽出し以下の分析を行い発表予定であった:①論文基本情報からDIC研究の地域別トレンドを探る、②基礎疾患別の論文数を年代毎に並べDIC研究の学術トレンドを辿る、③論文抄録に含まれる用語を言語処理することでDIC研究内容の詳細についてそのトレンドを表現する、④本邦におけるDIC論文著者ランキングを作成する。
5.大阪急性期・総合医療センター救急診療科の梅村穣先生は単施設で血小板数10万未満であった20,359検体についてその原因検索を行った。血小板減少症の原因は非常に多彩であったが、TMAやHITの頻度は低く、さらにその多くはDIC診断基準を満たしてしまう可能性が明らかになった。これらの少数症例を適切にカバーできるアルゴリズムの確立の必要性を強調した。
6.藤田医科大学医学部 麻酔・侵襲制御医学の長谷川大祐先生は、日本国内42 のICU施設から登録された3195例の成人敗血症患者を対象としたJ-Septic DIC registryの公開データセットを用い、機械学習手法にて、敗血症患者がDICを発症していく過程を早期予測するモデルの作成を試みた。機械学習としてサポートベクターマシン、ランダムフォレスト、ならびに従来手法である多重線形回帰分析の予測能を比較したところ、ランダムフォレストが優れていることが明らかになったが、今後更なる改良が必要であるとのことである。
7.北海道大学大学院医学研究院侵襲制御医学講座救急医学教室の和田剛志先生は、外傷性凝固障害はDAMPsによるトロンビン産生亢進を起点とするDICであると主張し、ショックを発症の必要条件とし活性化プロテインC増加による抗凝固亢進、トロンビン産生低下によると主張する「APCセオリー」に対する反論を発表予定であった。
8.北海道大学病院救急科の早川峯司先生は外傷直後の凝固障害の病態を明らかにすることを目的に、ラット鈍的外傷モデルを用いて検討を行った。その結果、外傷直後は生体は凝固活性化状態にあることが明らかになった。
b) ガイドライン、診断基準、共同研究などの成果
現在DIC部会では「様々な基礎疾患に合併するDIC患者における凝固線溶マーカーの動態研究」を行っている。1年間で200例を登録して2017年に本学会から発表されたDIC新案基準の有用性を検証する前向き研究である。2020年3月時点で141例まで集積が進み、2020年度で目標達成の予定である。

「様々な基礎疾患に合併するDIC患者における凝固線溶マーカーの動態研究」を継続して、その中間解析結果を2020年6月に開催予定の第42回日本血栓止血学会学術集会(web配信)で発表予定である。
a) SSCシンポジウム
「DICの新たな診断法と治療法の確立を目指して」をテーマに掲げて、120分間で8演題について発表と質疑応答を行った。
三重大学の和田英夫先生からはAPTT波形によるDICの病態解析について、奈良県立医科大学の 矢田憲孝先生からは凝固線溶波形解析による敗血症DICの重症度予測についての発表がなされた。何れの検査法も自施設で短時間かつ簡便に行うことが可能で、今後これらの検査の標準化が期待される。福島県立医科大学の原田佳代先生からは血液がんの腫瘍崩壊時に合併するDICにおけるHMGB-1やヒストンなどの傷害関連分子の診断マーカーとしての有用性について報告がなされた。日立総合病院の園生智弘先生からはICUに入室した敗血症患者の日々のデータから、機械学習手法によりDICの病態の進展を予測する試みについての興味深い発表がなされた。大阪急性期・総合医療センターの村尾修平先生からは、血液凝固異常を伴う敗血症に対する遺伝子組換えトロンボモジュリン製剤(rTM)の有効性について、システマティックレヴューの結果が報告された。ランダム化比較試験5編(総患者数1762人)を対象とした解析であるが、エビデンスレベルの確実性に不精確さが残るため、今後更なる大規模臨床試験が必要であるとの結論であった。大阪大学高度救命救急センターの松原庸博先生からは、日本救急医学会FORECAST敗血症コホートを対象として、DICにおける血漿フィブリノゲン値とアンチトロンビン活性の意義について考察した研究結果が報告された。それによると、両パラメータは敗血症患者の生命予後と関連がある可能性が示唆された。ヤマカガシ咬傷に対応する研究班員である聖路加国際病院救急部の一二三亨先生から、2017年に発生した2例の重症ヤマカガシ咬傷例の血液凝固検査値の推移が紹介された。フィブリノゲンの著減とフィブリン分解産物の著増を特徴とする線溶亢進型DICの像を呈したが、これらは抗毒素の投与と共に軽快した。さらに、初期対応におけるrTMの有用性も示唆された。最後に、慶應大学医学部救急医学教室の林田敬先生から、マウス全身性虚血再灌流障害モデルにおける一酸化窒素(NO)吸入や、生体内でNO濃度を制御するGSNO還元酵素阻害薬の有用性が報告された。これらの治療ストラテジーは、心停止蘇生後症候群の生命予後や社会復帰率を改善する可能性があり早期の臨床応用が望まれる。
b) ガイドライン、診断基準、共同研究などの成果
2017年に本学会から発表された「DIC診断基準2017年版」(Asakura H, Thromb J. 2016;14:42)の有効性を検証する目的で、下記の名称で多施設共同研究を行っている。2019年5月現在、6施設から63検体のデータが収集されている。
「様々な基礎疾患に合併するDIC患者における凝固線溶マーカーの動態研究」UMIN000032972
シノテストとの共同研究で、上記研究で収集したDIC患者血清中のHMGB-1やヒストンH3の濃度を測定して、これらのDIC発症への関与について検討中である。
c)その他の活動
特記なし
「様々な基礎疾患に合併するDIC患者における凝固線溶マーカーの動態研究」の検体収集を進める。
DIC診療ガイドラインを作成する。
DIC部会の活動を活性化させるため新たに以下の5名を新部会員として迎えた。
災害医療センター 竹迫直樹先生、宮崎県立宮崎病院血液科 河野徳明先生、北海道大学先進急性期医療センター 救急科 早川峯司先生、大阪府立病院機構大阪急性期・総合医療センター 山川一馬先生、産業医科大学第一外科 田村利尚先生
a) SSCシンポジウム
「明日からのよりよいDIC診療をめざして」のタイトルのもと、救急領域から4演題、血液内科領域から4演題発表して頂いた。
救急領域では敗血症DICに対する抗凝固療法の是非、その治療開始のタイミングに関する臨床研究報告や(大阪大学 梅村先生、大阪急性期・総合医療センター 山川先生)、適正な抗菌剤の投与と抗凝固療法が予後の改善に必要であることを示唆する研究報告(信州大学 望月先生)がなされた。また、敗血症DICの原因となるneutrophil extracellular traps (NRTs)を治療標的とすることの意義に関する動物実験結果(藤田保健衛生大医学 下村先生)が報告された。
血液内科領域では、急性前骨髄球性白血病に合併するDICとそれ以外の急性骨髄性白血病に合併するDICの血液凝固検査値の違いについて(新潟大学魚沼地域医療教育センター 関先生)、DICをトロンボモジュリン製剤で治療した際のアンチトロンビンの上昇が患者予後予測マーカーとなりうる可能性について(帝京大学 川杉先生)、単施設における136名のDIC患者のトロンボモジュリン製剤による治療成績(県立宮崎病院 河野先生)、急性骨髄性白血病に合併したDICをトロンボモジュリン製剤で治療すると生命予後が改善する可能性(国立病院災害医療センター 竹迫先生)について、報告がなされた。合計85名が参加して活発な意見交換がなされた。
b) ガイドライン、診断基準、共同研究などの成果
朝倉英策先生を委員長としてDIC診断基準作成委員会が編成され、新たなDIC診断基準が作成された。DIC診断基準2017年度版として血栓止血誌2017; 28 (3): 369-391に発表された。
c)その他の活動
特になし
a)各DIC部会員の施設で、DICあるいはその疑いのある患者を登録し、DIC診断基準2017年度版の有効性を前向きに検証する。「様々な基礎疾患に合併するDIC患者における凝固線溶マーカーの動態研究」のタイトルで、2018年3月現在、福島県立医科大学、国際災害医療センター、宮崎県立中央病院で倫理委員会の承認を受けて既に検体収集が開始している。他の施設でも順次、試験を開始して頂く予定である。
b)2009年に日本血栓止血学会標準化委員会DIC部会より「科学的根拠に基づいた感染症に伴うDIC 治療のエキスパートコンセンサス」が公表され、その後2014年にminor changeが行われた。初版発表後10年近くが経過したことや、日本集中治療医学会・日本救急医学会から「日本版敗血症診療ガイドライン2016」が発表され、この中でDIC診療に関しても触れられていることも受け、この度、エキスパートコンセンサスを全面的に改訂すべくワーキンググループが組織され改訂作業を開始した。
a) SSCシンポジウム
2017年1月21日第11回日本血栓止血学会学術標準化委員会シンポジウム(当番世話人岡本好司)において、テーマ「DICの病態・診断・治療を再考する」について第1部を座長:朝倉英策(金沢大学附属病院 高密度無菌治療部)、岡本好司(北九州市立八幡病院 外科/消化器・肝臓病センター)、第2部を座長:関 義信(新潟大学医歯学総合病院魚沼地域医療教育センター・魚沼基幹病院血液内科)、内山俊正(高崎総合医療センター臨床検査科)のもと、8題の演題発表・討論を行った。演者と発表演題名は、第1部の4題が滋賀医科大学救急集中治療医学講座 救急科 江口 豊:敗血症性DICの診断・治療開始基準を再考するーアンチトロンビン製剤の特定使用成績調査の解析からー、熊本大学医学部附属病院 輸血・細胞治療部 内場光浩:検査医学的観点から見たDIC診断のための各種凝固線溶系マーカーの妥当性と重み付けの問題、三重大学医学部血液腫瘍内科 青田卓実:日本血栓止血学会DIC診断基準暫定案の検討、高崎総合医療センター臨床検査科 内山俊正:肝不全症例におけるDIC診断であり、第2部の4題は、佐賀大学医学部附属病院高度救命救急センター 三池 徹:高濃度のアンチトロンビンは血小板機能と凝固機能に影響を及ばすのか?(Point of care testingを用いた試み)、高知大学医学部附属病院血液・呼吸器内科 池 成基:DIC診断基準(旧厚生省)には満たないものの抗凝固療法が必要であった凝固異常合併悪性リンパ腫症例の臨床的特徴、佐賀大学医学部附属病院高度救命救急センター 小網博之:敗血症性DICに対する遺伝子組み換えAT製剤の使用状況とその効果、奈良県立医科大学 総合診療科矢田憲孝:敗血症性DICに対するトロンボモジュリン製剤の重症度別・原因疾患別の効果~重症例と腹膜炎に効く!~であった。
b) ガイドライン、診断基準、共同研究などの成果
1. 日本血栓止血学会DIC診断基準の作成
2016年度に作成を認められた、日本血栓止血学会DIC診断基準案の後ろ向きvalidation論文を参考にして、正式な日本血栓止血学会DIC診断基準2017年版を作成し、発表した(血栓止血誌28(3):369-391, 2017)。診断基準案とともに総説をThrombosis Jに投稿、受理された(Thromb J. 2016;28;14:42)。
2. 日本血栓止血学会DIC診療ガイドライン作成
2009年に学会誌(血栓止血誌 20(1):77-113, 2009)に報告した科学的根拠に基づいた感染症に伴うDIC治療のエキスパートコンセンサスの改訂作業を行っている。委員の選出を理事会に答申、認められた後作成中である。主だった章立てとCQ案の抽出が終了し、ワーキンググループの担当部分振り分けが行われ、2018年度中の完成を目指して活動中である。
c)その他の活動
第38回日本血栓止血学会学術集会(嶋 緑倫会長)にて、DIC部会員を中心に日本血栓止血学会・日本救急医学会ジョイントシンポジウムを行った。テーマは、「新しいDICの診断と治療」であり、朝倉英策(金沢大学附属病院 高密度無菌治療部)、久志本成樹(東北大学大学院医学研究科・医学部 救急医学分野)両名を座長として、日本救急医学会から遠藤重厚(盛岡友愛病院)、岡本好司(血栓止血学会にも属している)(北九州市立八幡病院 外科/消化器・肝臓病センター)、日本血栓止血学会から伊藤隆史(鹿児島大学病院救命救急センター/大学院医歯学総合研究科システム血栓制御学)、松本剛史(三重大学医学部付属病院輸血部/大学院医学系研究科血液・腫瘍内科学)の4名が講演を行った。
a) 2018年2月10日開催の第12回日本血栓止血学会学術標準化委員会シンポジウムにて、DIC部会はシンポジウム開催予定である。
b) DIC診療ガイドライン委員会によるガイドライン改訂を予定している。
c) 元部会長の朝倉英策先生、前部会長の岡本、新部会長の池添隆之先生、担当理事の和田英夫先生を中心に、DIC診断基準暫定案の前向きvalidation studyをDICの診断項目や病態の検討とともに行う予定である。
文責 日本血栓止血学会 学術標準化委員会 DIC部会
部会長 北九州市立八幡病院 消化器・肝臓病センター 岡本好司
2.来年度の活動計画
a) 2017年1月21日開催の第11回日本血栓止血学会学術標準化委員会シンポジウムにて、DIC部会は参加予定である。
b)DIC診療ガイドライン委員会の委員の一部とワーキンググループに部会員の参加予定であり、ガイドライン改訂を予定している。
c)前部会長の朝倉英策先生、現部会長の岡本を中心に、DIC診断基準暫定案のvalidation studyを行う予定である。
文責 日本血栓止血学会 学術標準化委員会 DIC部会
部会長 北九州市立八幡病院 消化器・肝臓病センター 岡本好司
2.新DIC診断基準案の作成および学会誌への投稿
診断基準作成委員会のもと、DIC部会はワーキンググループとして、また一部の部会委員は作成委員会の委員として、新DIC診断基準案作成に関わった。
血栓止血誌 25(5):629-646, 2014
3.科学的根拠に基づいた感染症に伴うDIC治療のエキスパートコンセンサスの追補版の作成および学会誌屁の投稿
2009年に学会誌(血栓止血誌 20(1):77-113, 2009).に報告した科学的根拠に基づいた感染症に伴うDIC治療のエキスパートコンセンサスは作成から5年経過しており、近年、DIC治療に用いられるようになったリコンビナントトロンボモジュリンのDIC治療に有効であるとのエビデンスが発表される様になったことから、追補版を作成し、学会誌に掲載した。
血栓止血誌 25(1):123-125,2014.
4.新DIC診断基準案に対する妥当性の確認を行うことを検討し、次年度に計画することをDIC部会委員会会議(2015年2月28日)にて決議した。
文責 日本血栓止血学会 学術標準化委員会 DIC部会
部会長 北九州市立八幡病院 消化器・肝臓病センター 岡本好司
1.平成25年6月10日 第3回DIC診断基準作成委員会。
| <総括> | |
| 1) | 感度、特異度ともに優れた診断基準をめざすなかで、分子マーカーの意義を見出すべきである。 |
| 2) | スコアリング法による診断基準が良い。基本となる基準とは別に、感染症、骨髄抑制のサブカテゴリーを設定する方法がある(継続審議予定)。肝不全では減点の配慮を行う。 |
| 3) | 血小板数の経時的低下を組込むのが良い。 |
| 4) | FDPとDDの同時測定は臨床的意義があるが、漫然と同時測定するのは良くない。 |
| 5) | PTはDICに特異的ではないが、スコアリングの中に組込む意義がある。 |
| 6) | SFやTATが正常なら減点するように用いる方法がある。 |
| 7) | ATを採用する場合には、ATが低下しないDICには適用しない。 |
| 8) | 改定案では、産科、新生児には適用できない。 |
2.平成25年10月28日 SSC/DIC部会会合
| <総括> | |
| 1) | 分類 |
| 2) | 血小板数 |
| 3) | 分子マーカー |
| 4) | FDP |
| 5) | アンチトロンビン |
| 6) | プロトロンビン |
| 7) | フィブリノゲン |
| 8) | 肝不全 |
| 9) | 疑いの項目 |
| 10) | 診断スコア |
| 11) | 備考欄の追加 |
|
以上について、討論した。
|
3.平成25年12月28日 第4回DIC診断基準作成委員会。
| 1) | 新DIC診断基準作成のためのアンケート結果報告 |
| 2) | 旧厚生省診断基準と改訂案との相違点の確認 |
| 3) | アルゴリズムの作成 |
| 4) | 原案資料における備考に対する議論 診断基準の下欄に注とする |
| 5) | 診断基準案各項目の議論 |
|
以上について、討論した。
|
4.平成26年2月1日
| 科学的根拠に基づいた感染症に伴うDIC治療のエキスパートコンセンサスの追補 血栓止血誌 2014;25(1):123-125 |
5.平成26年2月22日 第8回日本血栓止血学会学術標準化委員会シンポジウム報告
| 『DIC診断・治療のエビデンスの構築』のテーマ 過去最高の12演題の発表 |
| 1) | 平成24年5月 「DIC診断基準作成委員会」設置申請。 | ||||||||||||
| 2) | 平成24年9月10日 第1回 DIC診断基準作成委員会。 | ||||||||||||
|
|||||||||||||
| 3) | 平成24年9月~平成25年1月 DIC診断基準作成のための文献検索:部会員で分担して検索(全41ページで資料化)。 | ||||||||||||
| 4) | 平成25年1月12日 第7回SSCシンポジウム「DIC診断基準の改訂に向けて」部会員より6演題の発表。 | ||||||||||||
| 5) | 平成25年1月12日 SSC/DIC部会会合。「DIC診断基準作成委員会」への要望事項につき議論。 | ||||||||||||
|
|||||||||||||
| 6) | 平成25年2月2日 第13回日本DIC研究会で「日本血栓止血学会SSC/DIC部会の方針」の発表 | ||||||||||||
| 7) | 平成25年2月4日 第2回 DIC診断基準作成委員会:SSC/DIC部会会合の文献検索の結果を踏まえて議論。 | ||||||||||||
|
|||||||||||||
| a) |
治療指針の作成 |
| b) |
プロスペクティブスタデイ |
| c) |
日本救急医学会との共同研究 |
| d) |
その他の学会との連携 |
| e) |
ISTH/SSCとの連携 |
| f) | 平成20年の日本血栓止血学会学術標準化委員会シンポジウムで、アジアの研究者も招いてDICの病態の討議が行われた。 |
| a) | DIC診断基準プロスペクテイブスタデイを進める。 i) 止血系分子マーカーのカットオフ値の決定 ii) 新しい診断基準の作成 iii) 抗凝固療法モニタ法ーの開発 iv) その他 |
| b) | 感染症以外ならびに慢性期DIC治療ガイドライン案の作成 |
| c) | ISTH/SSCならびにAPCTHとの連携を深める |
| a) | 感染症DIC治療ガイドライン完成をめざす。(学会本部に提出中) |
| b) | DIC診断基準プロスペクテイブスタデイを進める。 |
| c) | 慢性期DIC治療ガイドライン案の作成 |
| d) | ISTH/SSCならびにAPCTHとの連携を深める |
| a) | 日本救急医学会との共同研究 学会レベルでの共同研究は中止されたが、研究者レベルでの共同研究は継続中である。 急性期DIC診断基準の検証、DIC治療ガイドラインの作成を行っている。 日本救急医学会で、DIC治療ガイドライン案を発表 学術標準化委員会シンポジウムにて、日本救急医学会での検討内容の報告をしていただいた。 |
| b) | その他の学会との連携 日本臨床化学学会との共同研究を進行中 日本血液学会/日本臨床血液学会シンポジウムで、DIC治療ガイドライン案を報告した。 |
| c) | プロスペクテイブスタデイ 2005年度より開始、国立病院機構高崎病院、武内病院、三重大ICU、三重大第二内科、洛和会 音羽病院、久留米大学、産業医大、順天堂、北大、山田赤十字病院、帝京大が参加し、現在223例がエントリーされた。さらに参加施設を募集中である。 |
| d) | ISTH/SSCならびにAPCTHとの連携 ノルウエーのSSCに、和田が出席、日本の成績を報告した。 蘇州/中国でのAPCTHに参加し、DICに関するシンポジウムを開催し、アジアでの連携を深めた。 |
| e) | DICの治療に関するガイドライン作成について 2001年より文献読破を行い、ガイドライン案の作成を行っていたが、本年度は集中的に会議を行い(延べ8日間)、その成果がまとまったため、平成18年度日本DIC研究会、日本血液学会/日本臨床血液学会シンポジウム、日本救急医学会ならびにSSC学術シンポで、案として発表して、フィードバックを試みた。現在、ガイドライン案は学会本部に提出された。 |
| f) | 平成19年度日本血栓止血学会学術標準化委員会シンポジウムで、午前に感染症DIC治療ガイドライン案に関するシンポジウムを開催し、夕方にはDIC診断のためのシンポジウムを開催した。詳細については血栓止血誌の、平成19年度日本血栓止血学会学術標準化委員会シンポジウムを参照いただければ幸いです。 |
| a) | 感染症DIC治療ガイドライン完成をめざす。(学会本部に提出中) |
| b) | DIC診断基準プロスペクテイブスタデイを進める。 |
| c) | 止血系マーカーのカットオフ値の決定 |
| d) | 慢性期DIC治療ガイドライン案の作成 |
| e) | ISTH/SSCならびにAPCTHとの連携を深める |
| a) | 日本救急医学会との共同研究 学会レベルでの共同研究は中止されたが、研究者レベルでの共同研究は継続中である。 急性期DIC診断基準の検証、DICガイドラインの作成を行っている。 日本救急医学会で、DIC治療ガイドライン案を発表予定 |
| b) | その他の学会との連携 日本臨床化学学会との共同研究を進行中 日本集中治療学会で、DIC治療ガイドライン案を発表 |
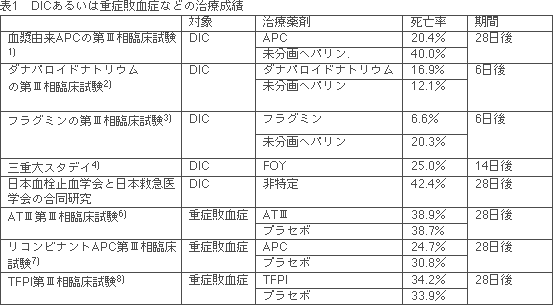
| c) | レトロスペクテイブスタデイ— 感染症DICに関するTAT、PIC、D-dimerのEBMを確立するために論文がThrombosis Haemostasisにacceptされる。 Asakura H, Wada H, Okamoto K, Iba T, Uchiyama T, Eguchi Y, Kawasugi K, Koga S, Mayumi T, Koike K, Gando S: Evaluation of hemostatic molecular markers for diagnosis of disseminated intravascular coagulation in patients with infections. Thromb Haemost, 2006; 95: 282-7 |
| d) | プロスペクテイブスタデイ 2005年度より開始、国立病院機構高崎病院、武内病院、三重大ICU、三重大第二内科、洛和会 音羽病院、久留米大学、産業医大、順天堂、北大、山田赤十字病院、帝京大が参加し、現在116例がエントリーされた。さらに参加施設を募集中である。 |
| e) | ISTH/SSCとの連携 4月Houstonの会議ならびにSydneyのSSCに岡島、和田が出席、日本の成績を報告した。 |
| f) | DICの治療に関するガイドライン作成について 2001年より文献読破を行い、ガイドライン案の作成を行っていたが、その成果がまとまったため、平成17年度本学会総会サテライトシンポジウム、ならびにSSC学術シンポ、日本集中治療学会コンセンサスシンポジウムで、案として発表して、フィードバックを試みた。以下のその報告を記載した。 |
2006年11月25日(金)の 第28回日本血栓止血学会学術集会終了後18:00-20:30に、約250人が参加して、以下のプログラムにておこなわれた。
司会 和田英夫(三重大)
|
第一部 ヘパリン・ヘパリノイド
座長 坂田洋一(自治医科大)、江口豊(滋賀医大) |
|
| 1) | 慢性DICに対するダナパロイドナトリウムの有用性 御舘靖雄(金沢大) |
| 2) | ヘパリンとヘパラン硫酸の構造と抗凝固機序の違い 小嶋哲人(名古屋大) |
| 3) | ヘパリン/ヘパリノイドの治療ガイドライン 川杉和夫(帝京大)、関 義信(新発田病院内科) |
|
第二部 抗線溶療法のガイドライン、プロテアーゼインヒビター、FFP/血小板
座長 岡村 孝(久留米大)、窓岩清治(自治医科大) |
|
| 4) | 線溶/抗線溶療法のガイドライン 朝倉英策(金沢大)、窓岩清治(自治医科大) |
| 5) | DICにおけるプロテアーゼインヒビターのベストエビデンス 小池 薫(東北大)、真弓俊彦 (名古屋大) |
| 6) | 血小板/新鮮凍結血漿療法ガイドラインの検討 古賀 震(静岡県立大)、内山俊正(国立病院機構高崎病院) |
|
第三部 ATIII/PC/TM
座長 丸山征郎(鹿児島大)、岡本好司(産業医大)、丸藤 哲(北大) |
|
| 7) | アンチトロンビンによる臓器保護作用の新しい側面 岡嶋研二(名古屋市大) |
| 8) | ATIII/PC/APC・TMの治療ガイドライン 射場敏明(順天堂大)、岡本好司(産業医大)、久志本成樹(日本医大) |
・最初の症例報告から、熱い討論がなされた。まずは、線溶亢進の定義やDICの病態に関する用語などについて議論がなされた。この討論には時間を要したが、共通の認識でDICの病態を論じるためには、必要な議論と考えられた。その後、坂田先生と朝倉先生を中心に用語の統一がなされる予定である。
・未分画ヘパリンについては、抗凝固作用が強力なこと、モニターができること、安価であることなどから、DIC治療薬として推奨すべきとの意見がでた。DVTの成績をそのままDICに取り入れても良いかの意見もでた。
・抗線溶療法においても、DICの病態の定義についての議論がなされた。
・合成プロテアーゼインヒビター、補充療法については、意見がでなかった。
・ATIIIの場合は、敗血症の臨床試験の大量投与の成績が、DICに採用して良いかなどが問題になった。
このDIC治療ガイドラインに関するシンポジウムは、平成18年2月18日(土)13:00-16:00に、慶應義塾大学で約150人の参加者を集めて行われた。以下のプログラムに沿って活発な議論がなされたが、臨床医の参加が少なかったなどの問題があった。
座長 坂田洋一(自治医科大)、和田英夫(三重大)
| 1) | DICにおけるプロテアーゼインヒビターのベストエビデンス 小池 薫(東北大)、真弓俊彦(名古屋大) |
| 2) | 基礎疾患の治療 岡本好司(産業医科大)、小倉真治(岐阜大) |
| 3) | DICの病態と線溶 窓岩清治(自治医科大) |
| 4) | 抗線溶/療法のガイドライン 朝倉英策(金沢大)、窓岩清治(自治医科大) |
| 5) | ヘパリン/ヘパリノイドの治療ガイドライン 川杉和夫(帝京大)、関 義信(新発田病院) |
| 6) | 血小板/新鮮凍結血漿療法ガイドラインの検討 内山俊正(国立病院機構高崎病院)、古賀 震(静岡県立大) |
| 7) | ATIII/PC/APC・TMの治療ガイドライン 射場敏明(順天堂大)、久志本成樹(日本医科大) |
| 8) | DICのアルゴリズム/総合討論 丸藤 哲(北海道大)、和田英夫(三重大) |
・合成プロテアーゼ阻害剤(SPI)では、SPIの臨床試験はかなり以前に行われ、最近の薬剤との単純な比較はできないとの意見がでた。SPIがCであるならば、他剤もCではないかの意見もでた。SPIの評価はさらに検討することとなった。また、プロテアーゼインヒビターは合成プロテアーゼ阻害剤と呼ぶこととした。また、FOYとフサンでは、違いがあるのではとの意見も出た。
・基礎疾患の治療(推奨土A)については、ほぼ合意が得られた。
・線溶療法の推奨度いついても、ほぼ合意が得られた。
・未分画ヘパリン(UFH)の推奨度Cについては、大きな異論が出なかったが、はっきりした血栓が有る場合は推奨度Bでもよいのではとの意見がでた。低分子ヘパリン(LMWH)とダナパロイド(DS)の推奨度Bに関しては、SPIと評価が異なる明確な根拠がないなどとの意見が出た。特にDSの評価に問題がでた。
・補充療法に関しては、推奨度に問題はでなかったが、血小板輸注の是非とTTPの関連など、議論された。
・ATIIIに関しては、120%の根拠、大量療法の是非などの議論がなされた。
・アルゴリズムに関しては、さらに検討する必要があるとされた。
さる3月2日16:30-17:30、グランキューブ大阪(大阪国際会議場)の12F 特別会議場にて第33回日本集中治療医学会学術集会(学会第一日目)コンセンサスカンファランス 「DICの治療指針」が催された。2月18日の日本血栓止血学会SSCミーデイングと同様に、日本血栓止血学会 学術標準化委員会DIC検討部会は日本DIC研究会、日本集中治療医学会の協力のもと参加をしてきた。内容は、ここまで検討してきたDIC治療指針の原案を発表した後、会場から質問と意見を募る形式で行われた。座長、演題、発表者は以下の通りであった(時間の関係で各筆頭演者が講演した)。
座長 真弓俊彦(名古屋大)、和田英夫(三重大)
| 1) | 基礎疾患の治療 岡本好司(産業医大) |
| 2) | DICにおけるヘパリン/ヘパリノイドの治療ガイドライン 川杉和夫(帝京大)、関 義信(新発田病院) |
| 3) | DICにおけるプロテアーゼインヒビターのベストエビデンス 真弓俊彦(名古屋大)、小池 薫(東北大) |
| 4) | 血小板/新鮮凍結血漿療法ガイドライン 内山俊正(国立病院機構高崎病院)、古賀 震(静岡県立大学) |
| 5) | 線溶/抗線溶療法のガイドライン 朝倉英策(金沢大)、窓岩清治(自治医科大) |
| 6) | アンチトロンビン・/活性化プロテインC治療のガイドライン 射場敏明(順天堂大)、 久志本成樹(日本医大) |
演題(6)に引き続き、射場先生から感染性DIC治療のアルゴリズムが提示された。
参加者の人数は約300人で、臨床医が約半数と考えられた。会場フロアーからの意見としては、ATIII単独療法開始翌日のATIII活性測定の必要性の是非が問われた。丁度カンファランス直前のDIC検討部会打ち合わせの会でも内部から同様の質問が出ていたので、引き続き検討することとした。他にはあまり積極的な意見は出なかったため、各薬剤の推奨度に対しての意見をフロアーから挙手をして頂くことで我々の提案した推奨度と比較をすることにした。いずれの選択肢にも挙手をしなかった学会員が半数以上を占めた状況での考察であるが、DICと診断したらまず未分画ヘパリン(UFH)を使用するという学会員はおらず、合成プロテアーゼインヒビター(SPI)、低分子ヘパリン(LMWH)、ダナパロイド(DS)を使用するという人が多かった。また、ATIIIを使用すると答えた人もかなり多かった。ATIIIとの併用では、DSを使用する人が比較的多かった。推奨度に関しては、UFH: 血栓症に対しては推奨度B, LMWH: B, DS: AT投与ではB, FOYならびに FUTは出血の恐れが有る場合B, ATIII: Bに挙手する学会員が多かった。これは我々が提示した推奨度とおおむね合致していた。一方、集中治療学会ということでSPIに関する詳細な意見を期待していたが、この点に関しては突っ込んだ意見や質問は得られなかった。
| a) | 日本救急医学会との共同研究 学会レベルでの共同研究は中止されたが,研究者レベルでの共同研究は継続中である. 救急領域のDIC診断基準案の欧文論文がacceptされた. Gando S, Wada H, Asakura H, Iba T, Eguchi Y, Okamoto K, Ohtomo Y, Kawasugi K, Koga S, Koseki K, Tsuji H, Mayumi T, Murata A, Nakagawa M, Endo S: Evaluation of new Japanese diagnostic criteria for disseminated intravascular coagulation in critically ill patients. Clin Appl Thromb Hemost. 2005 ; 11 : 71-6. |
| b) | その他の学会との連携 日本臨床化学学会との共同研究を進行中 |
| c) | レトロスペクテイブスタデイ— 感染症DICに関するTAT,PIC,D-dimerのEBMを確立するために論文化を検討中である. |
| d) | プロスペクテイブスタデイ 2005年度には19施設で開始予定.さらに参加施設を募集中である.(最後にプロトコールを掲載) |
| e) | ISTH/SSCとの連携 1月Houstonの会議に岡島,和田が出席,6月VeniceのSSCには和田が出席して,日本の成績を報告した. |
| f) | 分子マーカーを中心とした 「切迫DICを含む感染症のDIC診断基準」 作成のための前向き試験の背景}を日本血栓止血学会誌 15 : 561-566,2004に投稿した. |
| g) | DICの治療に関するガイドライン作成について 真弓,射場を中心に文献を読破して,上記ガイドラインを作成する予定である. |
| i) | コンセンサスシンポジウム開催 「新しい分子マーカーと新しいDIC診断基準の作成」(平成16年11月18日10 : 30-12 : 00) 座長:射場敏明 (順天堂大),和田英夫 (三重大) (奈良県新公会堂)感染症DICでは高サイトカイン血症を伴い,高頻度に多臓器不全を合併して予後が悪く,DICの臨床経過は早く,フィブリノゲンやFDPなどのグローバルマーカーのみの診断基準では感度は鈍いことが確認された.感染症DICの診断は早期に行なう必要があり,それには止血系分子マーカーを用いることが必須であり,そのカットオフ値の設定のためにはプロスペクテイブスタデイを行なうことが重要であるとの結論に達した.このため,現在期待されている新しいマーカーについてのdiscussion,現在検討中であるプロスペクテイブスタデイ案の報告,感染症DICが難治性である理由について,講演された. 1)線溶系マーカー 窓岩清治(自治医科大)
2)顆粒球活性化マーカー;PR3 兼児敏浩(三重大) 3)救急領域のDIC診断基準プロスペクテイブスタデイ 丸藤 哲(北大) 4)感染症のDICに対するプロスペクテイブスタデイ 川杉和夫(帝京大) 5)何故,感染症のDICは難治性か 江口豊(滋賀大) |
| ii) | 平成16年度日本DIC研究会「早期DIC診断基準」 日時:平成16年9月4日 (土) 18 : 45-20 : 15(日本臨床検査医学会内) 場所:京王プラザホール大会場 座長:丸山征郎 (鹿児島大),和田英夫 (三重大)新しいDIC診断基準に対する長い討論にもやっと結論が見え始め,新しいDIC診断基準は感染症のDICに重点を置き,早期診断を行うことに,多くの先生方からコンセンサスが得られました.やっと,新しいDIC診断基準作成のためのプロスペクテイブスタデイが始まろうとしています.専門の先生方にそれぞれの早期診断基準案について,熱き思いを語っていただきました. 1.和田英夫 (三重大) non-overt-DIC診断基準案の評価 (5分)
2.古賀 震 (和医大) 救急領域のDIC診断基準案 (10分) 3.丸藤 哲 (北大) プロスペクテイブスタデイについて (10分) 4.朝倉英策 (金沢大) 分子マーカーを用い早期DIC診断基準案 (10分) 5.岡島研二 (熊大) 切迫DICの診断基準案 (10分) 6.窓岩清治 (自治医大) 「敗血症に伴うDICの早期診断基準案」 (10分) 7.丸山征郎 (鹿児島大) 「新しいDIC診断」 (10分) 8.川杉和夫 (帝京大) 「プロスペクテイブスタデイ」 (10分) 分子マーカーを中心とした 「切迫DICを含む感染症のDIC診断基準」 作成のための前向き試験 |
 【プロスペクテイブスタデイ測定項目】:止血系分子マーカーについて
【プロスペクテイブスタデイ測定項目】:止血系分子マーカーについてオーガナイザー 坂田洋一 (自治医科大学血液科),丸山征郎 (鹿児島大学臨床検査医学)
アドバイザー 岡島研二 (熊本大学 臨床検査医学)
事務局 和田英夫(三重大学医学部臨床検査医学)
〒514-8507 三重県津市江戸橋2-174
電話:059-232-1111,FAX:059-231-5204,


| a) | 日本救急医学会との共同研究 救急領域の診断基準案を作成(血栓止血誌14: 536-545, 2003)し、レトロスペクテイブスタデイ結果を欧文にて論文投稿中(Ganndou S, et al: Clin Appl Thromb/Hemost inpress)である。学会レベルでの共同研究は一旦中止したが、研究者レベルでの共同研究は継続中である。 |
| b) | その他の学会との連携 日本臨床検査医学会、日本検査血液学会、日本臨床化学学会、日本血液学会、日本臨床血液学会との共同研究を模索中 |
| c) | レトロスペクテイブスタデイ— 感染症DICに関するTAT、PIC、D-dimerのEBMを確立するために、既に300例以上を集積、朝倉Drを中心に論文化を検討中 |
| d) | プロスペクテイブスタデイの計画を検討中である。2004年度には開始予定 |
| e) | ISTH/SSCとの連携— 1月Houstonで会議(岡島、和田出席)、6月VeniceのSSC(和田出席予定) |
| f) | コンセンサスシンポジウム開催— 国際化、アジアとの強調、感染症DIC、EBMの確立 目的に、2003年11月27日(木曜日)に京王プラザホテルにて行った。 座長 朝倉英策(金沢大学)、和田英夫 (三重大学) 1.Management of Disseminated Intravascular Coagulation(DIC) in Obstetric Patients (20 min)
Doyeun Oh, MD, Pochon CHA University 2.High dose AT III in severe sepsis – the KyberSept trial. (20 min) Mathias Juers, M.D, Aventis Behring. 3.救急領域のDIC診断基準 (15 min) 北海道大学医学研究科 救急医学分野 丸藤 哲 日本救急医学会・日本血栓止血学会 DIC合同委員会 4. 日本臨床検査医学会/日本DIC研究会での討論結果ならびに今後の方向性について(15 min) 天草中央総合病院 古賀 震 |
| g) | 日本DIC研究会との連携 平成15年10月29日(水)18:30-20:30(日本検査医学会開催中)、場所; 広島国際会議場第2会場、聴衆;約160人、「DIC検査の標準化」を開催 座長 丸山征郎、和田英夫 1.天野景祐先生(東京医科大学付属病院臨床病理科)「DIC診断におけるFDPの意義と標準化」
2.片桐尚子先生(慶応義塾大学医学部中央臨床検査部)「D-ダイマーの標準化」 3.島津千里先生(帝京大学病院医学部附属病院中央検査部)は、「DICにおけるフィブリンモノマーの有用性」 4.朝倉英策先生(金沢大学医学部高密度無菌治療室)「止血系分子マーカーの意義」 5.窓岩青治先生(自治医科大学分子病態研究部)「DICにおける白血球エラスターゼの関与」 6.丸山征郎先生(鹿児島大学臨床検査医学)「臓器不全の新規サイトカイン:HMG-1」 |
| 1) | DICに関する教育・啓蒙活動 |
| 2) | DIC研究の活性化 |
| 3) | 新しいDIC診断基準ならびにカイドラインの作成 |
| 4) | EBMの確立(臨床研究を行う) |
| 5) | 国際血栓止血学会(ISTH)/科学的標準化委員会(SSC)との連携 |
| 6) | 他の領域(救急・集中治療学会など)との連携。 |
*(現在のところは、日本DIC研究会と連携して1)-6)の事項を行う。)
| 1) | 各委員が個人的、組織的にDICの啓蒙・教育活動に取り組んだ。 |
| 2) | 米国で行われたISTH/SSCに出席:ISTH/SSCのovert-DIC診断基準案と厚生省DIC診断基準の比較成績を発表した。 |
| 3) | 日本救急医学会と日本血栓止血学会の合同委員会を結成して、救急領域のDIC診断基準案を作成した。 |
| 4) | 日本救急医学会と日本血栓止血学会の両学会で合同シンポジウムを開催し、「救急領域のDIC診断基準案」について討議した。 タイトル:日本救急医学会DIC特別委員会と血栓止血学会学術専門委員会DIC検討部会の合同による「救急領域のDIC診断・管理・治療指針」の作成について 座長 丸藤 哲(北大)、和田英夫(三重大)1.内科領域のDIC 川杉和夫(帝京大)、辻 肇(京都府立医大) 2.救急領域のDIC 大友康裕先生(国立東京災害医療センター)、江口豊(滋賀医科大) 3.科学的根拠に基づく管理・治療指針 真弓俊彦(名古屋大) 4.診断基準における「症状、global項目」の考え方 岡本好司(産業医大) 5.救急領域のDIC診断基準案 朝倉英策(金沢大)、村田厚夫(杏林大) 6.救急領域のDIC診断基準案のレトロスペクテイブ解析 小関一英(川口市立医療センター) 7.分子マーカー 古賀震(天草中央総合病院)、射場敏明(順天堂大浦安病院) 8.総合討論 |
| 5) | 日本救急医学会DIC特別委員会・日本血栓止血学会学術委員会DIC検討部会合同委員会中間報告を作成した。 |
| 1) | バーミンガムのSSCにて救急領域のDICについて発表(済み)。 |
| 2) | 日本救急医学会との合同委員会は一旦解散し、日本血栓止血学会のみで止血系分子マーカーのEBMを集める。 |
| 3) | コアメンバーを中心として、日本臨床検査医学会で「DIC検査の標準化を目的として」研究会を行う。 |
| 4) | 平成15年度の日本血栓止血学会総会で、コンセンサスシンポジウムを行う。テーマーは国際化ならびに他学会との連携です。 各自がDICの教育・啓蒙活動を行う。 |
| 1) | DICに関する教育・啓蒙活動 |
| 2) | DIC研究の活性化 |
| 3) | 新しいDIC診断基準ならびにカイドラインの作成 |
| 4) | EBMの確立(臨床研究を行う) |
| 5) | 国際血栓止血学会(ISTH)/科学的標準化委員会(SSC)との連携 |
| 6) | 他の領域(救急・集中治療学会など)との連携。 |
*(現在のところは、日本DIC研究会と連携して1)-6)の事項を行う。)
第24回日本血栓止血学会学術集会、ミニシンポジウムの実施
| a) | 参加者 120名+αで、血栓止血学会員、集中治療・救急医療の医師、検査技師、製薬会社、試薬会社の研究者 |
| b) | 内容:「ISTH/SSCミーテングの新しいDIC診断基準について」 i)事務局連絡 和田英夫 ii)特別講演 Alan R Giles先生 座長 射場敏明先生 「Disseminated intravascular coagulation (DIC)- The antithesis of normal haemostasis-」 iii)特別講演 中川雅夫先生 座長 和田英夫「DIC研究の将来」 iv)フリーデスカッション 座長 和田英夫 |
| c) | シンポジウムを開催して良かった点:DICに関して、熱い議論ができたこと(1時間以上)。外科系の医者、試薬メーカー、技師さんなどにも参加いただけたこと。ISTHの新しい診断基準を、ISTHの人間により紹介できたこと。ISTH/SSCに持っていく議題のコンセンサスができた。 |
| d) | シンポジウムの反省、改善点:議論に時間をかけたため、講演は少なく、情報量としては物足りなかったかもしれない。多くの先生に発言してもらったが、まだ発言できなかった先生がいる。 |
| e) | 全体的な反省点:他の検討部会に対する、時間帯、公平性、権威づけ、正式な血栓止血学会のシンポと考えて良いのか否か |
| 1) | ISTH/SSCへの診断基準作成への働きかけ |
| 2) | 啓蒙 |
| 3) | ガイドラインの作成 |
| 4) | 臨床試験 |
1)に関しては、ISTHのovert-DIC診断基準と日本の厚生省DIC診断基準との一致率等の成績を発表する。また、ISTH/SSCのメンバーと日本の研究者との交流を図る.
2)3)4)に関しては、血液疾患のDICは減少し、治療成績も改善された.それに比べ、敗血症におけるDICは症例数も多く、やるべきことも多い。
そのため、集中治療学会・救急医療学会との連携を深めることが重要である。(もちろん、現在でも小規模で行われていますが)。
救急領域のDIC診断基準
丸藤哲、和田英夫、長谷川友紀、朝倉英策、射場敏明、江口豊、大友康裕、岡本好司、川杉和夫、古賀震、小関一英、辻肇、真弓俊彦、村田厚夫、遠藤重厚、中川雅夫 構成委員
日本救急医学会
遠藤重厚(担当理事):岩手医科大学附属病院救命救急センター、射場敏明:順天堂大学医学部附属浦安病院外科、江口豊:滋賀医科大学医学部附属病院集中治療部、大友康裕:国立病院災害医療センター救命救急センター、岡本好司:産業医科大学医学部附属病院第一外科、丸藤哲:北海道大学医学部附属病院救急部、小関一英:川口医療センター救命救急センター、真弓俊彦:名古屋大学医学部附属病院救急部・集中治療部、村田厚夫:杏林大学医学部附属病院救命救急センター
日本血栓止血学会
中川雅夫(担当理事):京都府立医科大学附属病院内科、朝倉英策:金沢大学医学部附属病院高密度無菌治療部、川杉和夫:帝京大学医学部附属病院内科、古賀震:天草中央病院血液免疫内科、辻肇:京都府立医科大学附属病院内科、和田英夫:三重大学医学部臨床検査医学、
共同研究者
長谷川友紀:東邦大学医学部公衆衛生学講座
救急領域のDIC診断基作成の考え方
(1)背景
造血器腫瘍性疾患を基礎疾患とするDICの発症率並びに死亡率は、最近著しい減少を見ている。この原因としてはATRAに代表される治療法の進歩とともに厚生省DIC診断基準改訂版(1988)(以下厚生省基準)(1)の普及によりDICの早期診断・治療が進んだことが大きいと考えられる。しかし、救急領域においては現在においてもDICの発症頻度および死亡率のいずれも高い。この原因として救急領域でDICを発症する基礎疾患が造血器腫瘍性疾患と異なることに加えて、厚生省基準では救急領域のDIC診断に際して感度が低い可能性が示唆される。
和田等(2)によりDIC治療開始時期のDICスコアーが低いほどDICの改善率が良いことが示されDICの早期治療の必要性が認識されるようになった。また、救急領域においてはSIRS/sepsisと言う新しい疾患概念が提唱され、この病態がDICと密接に関連していることが知られるようになった(3)。この概念に基づいたsevere sepsis/septic shockを対象とした活性化プロテインCのランダム化比較試験(以下RCT)において同薬剤の使用が対象疾患の転帰を改善することが証明され(4)、このRCTのsubgroup解析において対象症例の94%がDIC様病態を合併している事実が明らかになった(5)。同様にsevere sepsisを対象としたアンチトロンビンのRCTにおいてヘパリン併用のない場合には同薬剤が対象症例の90日後の転帰を改善するとの報告もなされた(6)。これらの結果は救急領域のDICにおいても早期発見により適切な薬剤を使用するとその転帰の改善が得られる可能性を示唆している。このような背景を考慮すると新しく救急領域のDIC診断基準を作成する意義は十分にあるものと考えられる。
(2)理念とその考え方
救急領域で扱う疾患・病態は内科・外科を含み多様であり、同時に施設により救急医療の形態もまた多様であることを念頭に置く必要がある。そこで一般的二次救急医療機関における使用を想定して以下の理念で診断基準を作成した。
・一般的凝固線溶検査項目を使用して24時間体制で診断可能であること。
・特異度を維持しつつ高い感度で早期診断が可能であること。
・診断と治療開始が一致すること。
・管理・治療指針として使用でき、DICの重症度と予後評価が可能であること。
・定量可能であること。
・科学的根拠を持つこと。
- DICの進行の早さを考慮すると通常の検査項目を使用して迅速にいつでも診断可能である必要がある。早期診断のためには高い感度が必要だが、特異度が低く非DIC症例をDICとして治療開始することには問題があるであろう。これまでの診断基準は確実なDIC診断のために特異度を優先し、その低感度をDIC準備状態、Non-overt DIC等の概念を使用することにより補う方針で作成されてきたために診断と治療の整合性が曖昧であった(7、8)。この点を明瞭にするために診断と治療開始の一致を考慮した。診断基準は、診断機能とともに病態の重症度と予後評価機能を併せ持ち管理・治療指針決定に利用できるものが望ましく、スコアリングによる定量性が必要である。作成された診断基準の妥当性は後ろ向きあるいは前向きの妥当性検討(validation study)により科学的根拠を持つ必要がある。疾患別・病態別のDIC診断基準が必要との考え方があり、DICの基礎疾患に多様性があることは前述のように事実である。しかし、基礎疾患がDICの病態を修飾(線溶亢進、抑制、あるいは生理的凝固亢進等)するが、合同委員会はDICの病態は基本的に同一であるとの立場に立ち疾患別の診断基準を排した。
(3)作成方法とその考え方
救急領域のDIC診断基準作成は以下の手順で行われた。
イ)これまでに発表された合同委員会委員を含む過去の論文、あるいは委員施設のデータを参考にして後ろ向きに選択項目、項目の区切り値、項目の重み付けを行い新基準(案)を作成した。
ロ)合同委員会施設において多施設後ろ向き調査検討を行い、新基準(案)が厚生省基準よりも感度が高く早期にDIC診断が可能なこと、厚生省基準では診断できずに死亡する症例のあることを確認した。
ハ)上記を基に共同研究者長谷川友紀委員の科学的考察を加えて前向き調査を予定する。この前向き検討により作成診断基準の妥当性の検討および選択項目および区切り値の妥当性の検討が併せて行われ、最終的診断基準が確定する。
- DICは臨床診断されるべき症候群である。従来臨床診断と病理診断の乖離が本症候群では指摘されているが、死後虚血による著明な線溶亢進に伴う微少血栓の速やかな溶解を考慮するならば病理・組織診断が本症候群診断の至適基準(gold standard)となり得ないことは自明である。臨床診断の至適基準として合同委員会は厚生省基準7点の合意を得たが、本至適基準を目標として新診断基準を作成しても前者を越える診断基準作成は不可能であり、早期診断の目的からはずれることになる。同様に”準備状態”等の概念を導入した診断基準作成は、診断即ち治療の考え方から逸脱してしまう。以上を考慮して「厚生省基準DICの概念を広げたDIC」を仮定して「厚生省基準では診断し得ない、あるいは診断が遅れるDICが救急領域にはかなり存在し、これらを含めて早期に診断できる」診断基準作成を試みることとした。
SIRS/sepsisは新しい病態概念であり、当然依るべきgold standardはなく、その採択項目と区切り値設定根拠も明示されていない。まず診断基準が発表され、その後にその妥当性の検討が行われたことは周知の事実である。ISTHのovert DIC診断基準の作成も同様の方法が踏襲され、まず診断基準が過去の論文に基づき決定され、その後妥当性の検討が行われた。私どもの「厚生省基準DICの概念を広げたDIC」も新しい疾患概念に通ずるが、新しい疾患概念の診断基準を作成することが目的ではなく、新疾患概念をDICとして治療することもできないために、苦しい仮定を想定した。当然「厚生省基準DICの概念を広げたDIC」には現在gold standardはなく、完成した新診断基準の診断テスト特性をgold standardをもとに検討することはできない。
このような考え方は合同委員会委員全員の合意が得られたものではなく、救急領域のDIC診断基準作成の科学性に関して合同委員会において多くの意見が交換され長時間の討議が行われたことを付記する。
(4)項目選択、区切り値、重み付けの決定
すでに述べたように「厚生省基準DICの概念を広げたDIC」には至適基準(gold standard)は存在しないために、その診断法の決定には多大な困難が伴う。そこで合同委員会は以下の方法をとった。厚生省基準7点あるいは6点+分子マーカー2項目以上陽性をDIC確診として、このDIC をgold standardとして新診断基準の判別特性を検討し、その結果に合同委員会委員の経験を加味した。この方法は矛盾があり異論があるかと推察されるが合同委員会としては最良の方法を選択し得たと考える。一施設データで使用可能な378症例1050検体を用いて検討した。検討した診断基準は新診断基準スコアー4点、5点、6点として理念に基づきより良いスコアーを選択した。定量およびスコアリングを診断基準の条件として委員全員で確認していたが、診断法決定の過程で一部委員より単純な陽性・陰性(DICか否か)の診断基準も臨床的発想に合致するために是非加えるべきであるとの意見が提案された結果、4項目陽性が診断基準検討の一つに加えられた。この4項目陽性基準に関して慎重な討議が行われ加えることが合意されたが、反対意見もあったことを附記する。Table1に一施設データから算出したDIC診断スコアの感度、特異度等を記載した。
上記結果を「特異度を維持しつつ高い感度で早期診断が可能であること」と言う診断基準作成理念を念頭におき総合的に判断した結果、スコアー5点あるいはスコアー4項目が1点以上(陽性)を診断基準とした。
日本救急医学会・日本血栓止血学会 救急領域のDIC診断基準(中間報告暫定案)
これまでに述べてきた考え方と経緯により作成された救急領域のDIC基準(案)を別掲Figure 1に示した。
作成診断基準(案)の妥当性の検証のために後ろ向き検討を行い、前向き検討(案)を作成した。検討に際して「厚生省基準DICの概念を広げたDIC」の診断基準であり当然依るべきgold standardはなく、厚生省基準7点をgold standardとして新診断基準の判別特性検討を行う困難性に関しては十分な議論が行われた。
1)後ろ向きの検討
(1)仮説
(2)対象および方法
(3)結果
収集された682検体中、参入症例は156症例610検体である。施設ごとの基礎疾患をTable 2に示す。DIC診断率は新基準では101/156=64.7%、厚生省基準では66/156=42.3%であり新基準の診断率が有意に高かった(p < 0.01)。厚生省基準を満たした66例中19例(28.8%)は新基準による診断が先行した。(Table 3)この19例中14例(73.7%)は感染を合併していた。46例(69.7%)は両基準同日診断であったが、その内27例は今回の試験への初回参入データ(初日のデータ)で両基準を満たしてDICと診断された症例であり、新基準が早期診断していた可能性は否定できない。
厚生省基準を満たした66例中28例(42.4%)が死亡し、新基準を満たした101例中36例(35.6%)が死亡した。また、前者でDICと診断されなかった90例中14例(15.5%)が死亡し、後者でDICと診断されなかった55例中6例(10.9%)が死亡した。新基準でDICと診断されたが厚生省基準ではDICと診断されなかった35例中8例(22.9%)が死亡した。
新DICスコアーとSOFAの相関を検討すると有意(r = 0.525, p < 0.0001)の相関を見た。
(4)考察および結論
2)前向きの検討(案)
1)青木延雄、長谷川淳:DIC診断基準の「診断のための補助的検査成績、所見」の項の改訂について.厚生省特定疾患血液凝固異常症調査研究班 平成4年度研究報告書. 1988:37-41
2)Wada H, Wakita Y, Nakase T, et al. the Mie DIC study group: Outcome of disseminated intravascular coagulation in relation to the score when treatment begun. Thromb Haemost 1995;74:848-52.
3)Members of the American College of Chest Physicians/Society of Critical Care Medicine Consensus Conference of Committee: American College of Chest Physicians/Society of Critical Care Medicine Consensus Conference: Definitions for sepsis and organ failure and guidelines for the use of innovative therapies in sepsis. Crit Care Med 1992;20:864-74.
4)Bernard G, Vincent JL, Laterre PF, et al for the recombinant human activated protein C worldwide evaluation in severe sepsis (PROWESS) study group: Efficacy and safety of recombinant human acitvated protein C for severe sepsis. N Engl J Med 2001;344:699-709.
5)FDA briefing document: Anti-infective advisory committee Drotrecogin alfa (activated) [recombinant human activated protein C (rhAPC)] XigrisTM BLA#125029/0 September 12, 2001. p18
6)Warren BL, Eid A, Singer P, et al, for the KyberSept Trial Study Group: High-dose antithrombin III in severe sepsis. A randomized controlled trial. JAMA 2001;286:1869-78.
7)長谷川淳:DICの準備状態の臨床病態(IV)DIC準備状態の概念と診断基準-まとめ-. 厚生省特定疾患血液凝固異常症調査研究班 昭和62年度研究報告書. 1988:52-6.
8)Taylor FBJr, Toh CH, Hoot WK, et al: Towards definition, clinical and labolatory criteria, and a scoring system for disseminated intravascular coagulation. On behalf of the Scientific Subcommttee on Dissminted Intravascular Coagulation (DIC) of the International Society on Thrombosis and Haemostasis (ISTH). Thromb Haemost 2001;86:1327-30.
9)中川雅夫:播種性血管内凝固(DIC)診断基準の利用に関する調査報告. 厚生省特定疾患調査研究班血液凝固異常症分科会 平成10年度研究業績報告書 1998:65-72.
10)和田英夫、登勉、森美貴、他:厚生省DIC診断基準を用いたDIC診断におけるGlobal testの評価. 血栓止血誌 2001;12:197-205.
11)Rangel-Frausto MS, Pittet D, Costigan M, et al: The natural history of the systemic inflammatory response syndrome (SIRS). A prospective study. JAMA 1995;273:117-23.
12)Gando S, Kameue T, Nanzaki S, et al: Disseminated intravascular coagulation is a frequent complication of systemic inflammatory response syndrome. Thromb Haemost 1996;75:224-8.
13)Asakura H, Ontachi Y, Mizutani T, et al: Decreased plasma activity of antithrombin or protein C is not due to consumption coagulopathy in septic patients with disseminated intravascular coagulation. Eur J Haematol 2001;67:170-5.
14)Hellgren M, Egberg N, Eklund J: Blood coagulation and fibrinolytic factors and their inhibitors in critically ill patients. Intensive Care Med 1984;10:23-8.
15)Vincent JL, Moreno R, Takala J: The SOFA (Sepsis-related Organ Failure Assesment) score to describe organ dysfunction/failure. Intensive Care Med 1996;22:707-10.
DICあるいはDICが疑われる病態での死亡率は20-50%との報告が多く、感染症の合併により死亡率は増加する。
敗血症では高頻度に止血異常が見られ、感染症DICでは線溶系が抑制され、ATやPCなどの産生低下、高サイトカイン血症、白血球の活性化ならびに単球上にTF発現が見られ、その結果臓器障害が高頻度に起こり、予後が不良である。
エビデンスは少ないが、DICの早期診断・治療が重要である。
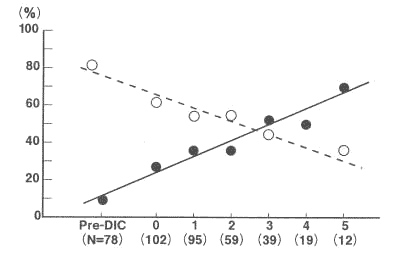
厚生省班会議のアンケート調査20)では、大多数の医師が厚生省のDIC診断基準を満たす前に抗凝固療法を開始している。以前からDICの早期治療は観念的に勧められてきたが、そのエビデンスは殆ど存在しない。唯一のレトロスペクテイブスタデイ21)では、Pre-DICの時点で治療すると80%以上のDICが改善し、8%のみが悪化するだけであった。一方、治療時期のDICスコアが増加するに従いDICの改善率は低下し、悪化率は増加した(図1)。以前から言われているように、DIC早期に治療するほうがDICの予後が良いことが示唆される。現時点では確立されていないが、救急領域のDIC診断基準案5)はDIC早期診断基準案に相当すると考えられる。また、京王プラザで行われた平成16年度日本DIC研究会で、窓岩らは「第1相DIC」を、岡島らは「切迫DIC」の概念を提案した。現在、公式に普及したDIC早期診断基準はなく、ISTHのnon-overt-DIC診断基準22)はovert-DIC診断に有用でなかった。以上から、DICに対するより早期の診断・治療が必要であるとの考えが定着していると考えられる。
図1 白血病群ならびに非白血病群のDICスコアの増減と予後との関係
X軸のDICスコアは、白血病群は4点、非白血病群は7点をマイナスしたものである。
○:改善群 ●:悪化群
敗血症の定義にはSIRSの概念が新しく提案され、臓器障害指標としてはSOFAが有用である。
表2 SIRSの定義
SIRS:
The systemic inflammatory response to a variety of severe clinical insults. The response is manifested by two or more of the following conditions : 1) temperature> 38℃ or < 36℃, 2) heart rate >90 beats per minute, 3) respiratory rate > 20 breaths per minute or PaCO2 < 32mmHg, and 4) white blood cell count > 12,000/mm3, < 4000/mm3, or > 10% immature (band) forms
Sepsis:
The systemic response to infection, manifested by two or more of the SIRS criteria as a result of infection :
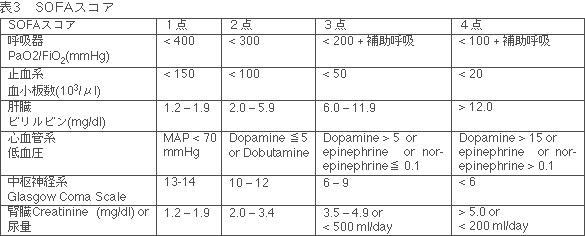
多臓器機能低下症候群の主な原因は敗血症である24)。その敗血症に対する新しい治療法の効果判定について、治療前の病態と28日後までの死亡率より評価しようとする試みがなされてきた25)。しかし、死亡率は患者の年齢や基礎疾患に強く影響を受ける26)。そこで、各臓器障害の重症度を単純かつ客観的にスコア化して経時的な変化から治療効果を評価しようと、1994年にEuropean Society of Intensive Care Medicineのsepsis-related problems working groupがSepsis related organ failure assessment(SOFA)を発表した27)。当初は敗血症に起因する多臓器機能低下症候群の評価法として用いられたが、その後、SOFAが敗血症に限らず広く集中治療室(ICU)患者で用いられるようにと、Sequential 0rgan Failure Assessmentへと呼び直された。SOFAは6臓器(呼吸・凝固・肝臓・心血管・中枢神経・腎臓)について、それぞれ0-4までの5段階で障害程度を表し、臓器ごとの点数とそれらの総和で重症度を表現しようとするものである(表3)。SOFAスコアを生存・死亡などの予後の予測に使用する際、経時的にSOFAスコアを測定すると、治療効果を含む疾患の動態をより効果的に把握可能である。Vincentらは、12歳末満と在室2日以内の症例を除外して検討した結果、ICU在室中に高いSOFAスコアを示した症例ほど、死亡率が高いことを報告した27)。特に経過中のSOFA最高値が16以上では死亡率は90%以上で(感度31%、特異度99%)、死亡群では生存群と比較して、入院日のSOFAスコア(特に心血管、中枢神経、腎臓)が有意に高かった。
SOFAスコアは臨床治験で患者を層別化したり比較するのに役立つ28),29)。Morenoら30)は、初回SOFAスコアにより入院時の臓器機能低下または臓器不全の程度を定量化できること、△-SOFAスコア(前回算出されたスコアとの差)はICU在室中に変化する臓器機能低下または臓器不全の程度を表現すること、臨床全経過中の各臓器のスコアの最大値を和して算出される総最大SOFAスコアは患者の累積臓器機能障害を反映すること、などを見いだし、これらのパラメータが生命予後と強く相関することを報告した。多くの臓器不全はICU入院初期に発現することが判明しているので31)、臓器機能を定期的にモニターできるスコアリングシステムは有用である。ICU入室後48時間までにSOFAスコアが低下する場合の死亡率は27%であるが、スコアの改善が認められない場合の死亡率は50%と報告されている。
1) Aoki N, Matsuda T, Saito H, Takatsuki K, Okajima K, Takahashi H, Takamatsu J, Asakura H, Ogawa N: A comparative double blind randomized trial of activated protein C and unfractionated heparin in the treatment of disseminated intravascular coagulation. Int J Hematol, 75: 540-547, 2002
2)安永幸二郎、小川暢也、森 和夫、青木延雄、松田 保、中川雅夫、垣下榮三、蔵本 淳、丸山征郎:DICに対するダナパロイドナトリウム(KB-101)の臨床効果の検討―二重盲検比較試験―、Jpn Pharmacol Ther, 23: 2815-834, 1995
3)Sakuragawa N, Hasegawa H, Maki M, Nakagawa M, Nakashima M: Clinical evaluation of low-molecular-weight heparin (FR-860) on disseminated intravascular coagulation (DIC)- a multicenter co-operative dulble-blind trial in comparison with heparin. Thromb Res, 72: 475-500, 1993
4)Wada H, Wakita Y, Nakase T, Shimura M, Hiyoyama K, Nagaya S, Mori Y, Shiku H: Outcome of disseminated intravascular coagulation in relation to the score when treatment was begun. Thromb Haemost, 74: 848-852, 1995
5)丸藤哲、和田英夫、長谷川友紀、朝倉英策、射場敏明、江口豊、大友康裕、岡本好司、川杉和夫、古賀震、小関一英、辻肇、真弓俊彦、村田厚夫、遠藤重厚、中川雅夫:救急領域のDIC診断基準(案)、JJAAM、14: 280-287, 2003
6)Warren BL, Eid A, Singer P, Pillay SS, Carl P, Novak I, Chalupa P, Atherstone A, Pe-nzes I, Ku”bler A, Knaub S, Keinecke HO, Heinrichs H, Schindel F, Juers M, Bone RC, Opal SM, the KyberSept Trial Study Group: High-dose antithrombin in severe sepsis. A randomized controlled trial. JAMA, 286: 1869-1878, 2001
7)Bernard GR, Vincent JL, Laterre PF, Larosa SP, Dhainaut JF, Lopez-Rodriguez A, Steingrub JS, Garber GE, Helterbrand JD, Ely W, Fisher CJ: Efficacy and safety of recombinant human protein C for severe sepsis. New Engl J Med, 8: 699-709, 2001
8)Abraham E, Reinhart K, Opal S, Demeyer I, Doig C, Rodriguez AL, Beale R, Svodoba P, Laterre PF, Simons S, Light B, Spanen H, Stone J, Seibert A, Peckelsen C, De Deyne C, Postier R, Pettila V, Artigas A, Percell SR, Shu V, Zwingelstein C, Tobias J, Poole L, Stolzenbach JC, Creasey AA; OPTIMIST Trial Study Group: Efficacy and safety of tifacogin (recombinant tissue factor pathway inhibitor) in severe sepsis: a randomized controlled trial. JAMA, 290: 238-247, 2003
9)Gando S, Kameue T, Nanzaki S, Nakanishi Y: Disseminated intravascular coagulation is a frequent complication of systemic inflammatory response syndrome. Thromb Haemost, 75: 224-228, 1996
10)Taylor FB Jr, Chang A, Ruf W, Morrissey JH, Hinshaw L, Catlett R, Blick K, Edgington TS: Lethal E coli septic shock is prevented by blocking tissue factor with monoclonal antibody. Circ Shock, 33: 127-134, 1991
11)Asakura H, Suga Y, Aoshima K, Ontachi Y, Mizutani T, Kato M, Saito M, Morishita E, Yamazaki M, Takami A, Miyamoto K, Nakao S: Marked difference in pathophysiology between tissue factor and lipopolysaccharide-induced DIC models in rats. Crit Care Med, 30: 161-164, 2002
12)Weiss SJ: Tissue destruction by neutrophils. N Engl J Med, 320: 365-376, 1989
13)Okajima K: Antithrombin prevents endotoxin-induced pulmonary vascular injury by inhibiting leukocyte activation. Blood Coag Fibrinol, 9: s25-s37, 1998
14)Okamoto K, Takaki A, Takeda S, Katoh H, Ohsato K : Coagulopathy in disseminated intravascular coagulation due to abdominal sepsis : Determination of prothrombin fragment 1+2 and other markers. Haemostasis. 22 :17-24, 1992.
15)Asakura H, Ontachi Y, Mizutani T, Kato M, Saito M, Kumabashiri I, Morishita E, Yamazaki M, Aoshima K, Nakao S: An enhanced fibrinolysis prevents the development of multiple organ failure in disseminated intravascular coagulation in spite of much activation of blood coagulation.Crit Care Med,29:1164-1168,2001
16)Takahashi H, Tatewaki W, Wada K, Hanano H, Shibata A: Thrombin vs plasmin generation in disseminated intravascular coagulation associated with various underlying diseases. Am J Hematol, 33: 90-95, 1990
17)Asakura H, Ontachi Y, Mizutani T, Kato M, Ito T, Saito M, Morishita E, Yamazaki M, Aoshima K, Takami A, Yoshida T, Suga Y, Miyamoto K, Nakao S:Decreased plasma activity of antithrombin or protein C is not due to consumption coagulopathy in septic patients with disseminated intravascular coagulation.Eur J Haematol, 67: 170-175, 2001
18)Sase T, Wada H, Nishioka J, abe Y, Gabazza EC, Shiku H, Suzuki K, Nakamura S, Nobori T: Measurement of tissue factor messenger RNA levels in leukocytes from patients in hypercoagulable state caused by several underlying diseases. Thromb Haemost, 89:660-665,2003
19)Sase T, Wada H, Kamikura Y, Kaneko T, Abe Y, Nishioka J, Nobori T, Shiku H: Tissue factor messenger RNA levels in leukocytes compared with tissue factor antigens in plasma from patients in hypercoagulable state caused by various diseases. Thromb Haemost, 92: 132-139, 2004
20)中川 克、辻 肇:DIC診断の現状―アンケート調査結果報告―、臨床血液、40: 362-364, 1999
21)Wada H, Wakita Y, Nakase T, Shimura M, Hiyoyama K, Nagaya S, Mori Y, Shiku H: Outcome of disseminated intravascular coagulation in relation to the score when treatment was begun. Thromb Haemost, 74: 848-852, 1995
22)Taylor Jr FB, Toh CH, Hoots WK, Wada H, Levi M: Towards definition, clinical and laboratory criteria, and a scoring system for disseminated intravascular coagulation. Thromb Haemost, 2001; 86: 1327-1330
23)American College of Chest Physicians/Society of Critical Care Medicine Consensus Conference: Definitions for sepsis and organ failure and guidelines for the use of innovative therapies in sepsis. Crit Care Med, 20: 864-874, 1992
24)Bone RC, Balk RA, Cerra FB, Dellinger RP, Fein AM, Knaus WA, Schein RM, Sibbald WJ : Definitions for sepsis and organ failure and guidelines for the use of innovative therapies in sepsis. The ACCP/SCCM Consensus Conference Committee. American College of Chest Physicians/Society of Critical Care Medicine. Chest, 101: 1644-1655, 1992
25)Rangel-Frausto MS, Pittet D, Costigan M, Hwang T, Davis CS, Wenzel RP: The natural history of the systemic inflammatory response syndrome (SIRS). A prospective study. JAMA, 273: 117-123, 1995
26)Knaus WA, Draper EA, Wagner DP, Zimmerman JE: APACHE II: a severity of disease classification system. Crit Care Med, 13: 818-829, 1985
27)Vincent JL, Moreno R, Takala J, Willatts S, De Mendonca A, Bruining H, Reinhart CK, Suter PM, Thijs LG: The SOFA (Sepsis-related Organ Failure Assessment) score to describe organ dysfunction/failure. Intensive Care Med, 22: 707-710, 1996
28)Di Filippo A, De Gaudio AR, Novelli A, Paternostro E, Pelagatti C, Livi P, Novelli GP: Continuous infusion of vancomycin in methicillin-resistant staphylococcus infection. Chemotherapy, 44: 63-68, 1998
29)Hynninen M, Valtonen M, Markkanen H, Vaara M, Kuusela P, Jousela I, Piilonen A, Takkunen O: Interleukin 1 receptor antagonist and E-selectin concentrations: a comparison in patients with severe acute pancreatitis and severe sepsis. J Crit Care, 14: 63-68, 1999
30)Moreno R, Vincent JL, Matos R, Mendonca A, Cantraine F, Thijs L, Takala J, Sprung C, Antonelli M, Bruining H, Willatts S: The use of maximum SOFA score to quantify organ dysfunction/failure in intensive care. Results of a prospective, multicentre study. Intensive Care Med, 25: 686-696, 1999
31)Cryer HG, Leong K, McArthur DL, Demetriades D, Bongard FS, Fleming AW, Hiatt JR, Kraus JF: Multiple organ failure: by the time you predict it, it’s already there. J Trauma 1999; 46: 597-604.